安全推進ブログは次ののURLに変更しました。
https://safetynet.spec-academy.com/blog
医療安全全国フォーラム2021
医療安全全国共同行動主催の医療安全2021フォーラムが、2021年11月23日(火・祝)にオンラインライブ配信(Zoomウェビナー)で開催されました。
第一部は講演で、第二部はパネルディスカッションでした。
私は、演題「非効率な仕事のやり方は止めよう! ~『仕事の合理的省略』のすすめ~」で約30分のプレゼンテーションしました。
医療関係者には申し訳ありませんが、医療システムの現実は4N状態(1.お金がない (No Money)、2.人が足りない (No Manpower)、3.時間がない (No Time)さらに、管理が不十分 (No Management))である、という指摘をしました。
医療安全の観点からこられを解決するには、各医療機関がバラバラで取り組むのではなく、連合軍を組んで、ヒューマンエラー低減、効率のよい作業のやり方、生産性の向上に向けて一致団結して取り組むしかない、という主張をしました。
その例の一つとして、私が自信をもって推奨している「5S活動」について紹介しました。
獨協医科大学SDセンター主催 医療安全管理者養成研修
2021年度医療安全管理者養成研修で、11月1日(講義)と2日(分析実習)の二日間、講義と技術指導をしました。 医療安全管理者養成研修はいろいろな組織の主催によって行われていますが、一つの医科大学で独自の養成研修を行っているところは、私の知っている限り、獨協医科大学だけだろうと思います。
毎年40~50名の同大学系列の職員が研修を受けています。ということは、毎年数十名の医療安全について医療安全管理者レベルの基礎知識を持った職員が養成されていることになります。
「医療安全は極めて重要である」という明確な考えで実施されていますが、これは獨協医科大学の安全文化醸成と業務改善の大きな力になると考えられます。なぜならば、医療安全を実践するためには、職員のやる気と科学的合理性が必要とされるからです。
J.リーズンは、彼の著書「組織事故」のなかで、「安全戦争(Safety War)」という言葉で、安全の取り組みを例(たと)えています。私自身が防衛大学校で学んだこともあり、この例えは実に上手いと思いました。
戦争に勝利するためには2つの条件が必要とされます。一つは、「兵士の士気」であり、もう一つは「科学的合理性」です。同様に、病院の医療安全を推進するためには、まず、職員のやる気が必要であるのは当然ですが、単にやる気だけでは限界があり、さらに、人間の行動特性や環境の与える影響に関する知識、業務の合理化の知識や活動などが必要なのです。
この研修においては、チーム力が重要であるということで、病院側の強い要求でグループワークにより分析実習が行われました。参加した職員が与えられた課題解決に積極的に取り組む様子が見られました。



医療のリスク低減と作業効率の向上の考え方
2021年9月6日月曜日
株式会社NSD主催による、ePower/CLIPユーザー会が開かれ、約90分の講演をしました。
これまでに主張していることを演題に合わせてまとめてみました。
内容
1.まず、医療の現実を理解する
① 医療システムの構造的問題
② リソース(人、モノ、金)不足
③ 標準化、共通化、統合化の遅れ
2.問題解決のための基礎知識
① ヒューマンエラーの理解
② エラー対策の考え方
3.具体的対策の例
① 個人での対策
② チームでの対策
4.組織を超えて、協力して取り組む
私の主張は、各医療機関で個別に医療安全に取り組むのではなく、お互いに協力して取り組むべきである、ということです。
また、医療の現実を直視すると、国家レベルで取り組まないと、医療の問題を解決するのは非常に困難であるということです。
主張が過激であるというご批判もあると思います。
十分理解しているつもりです。
医療安全の考え方に、少しでも参考にしていただければ幸いです。
医療安全全国共同行動が支援する5S活動への申し込み
医療安全全国共同行動では、みんなで取り組む行動目標を決めています。行動目標7:「事例要因分析から改善へ」では、技術支援部会が「5S活動支援」を行います。この紹介と参加申し込みリーフレットができましたので紹介します。
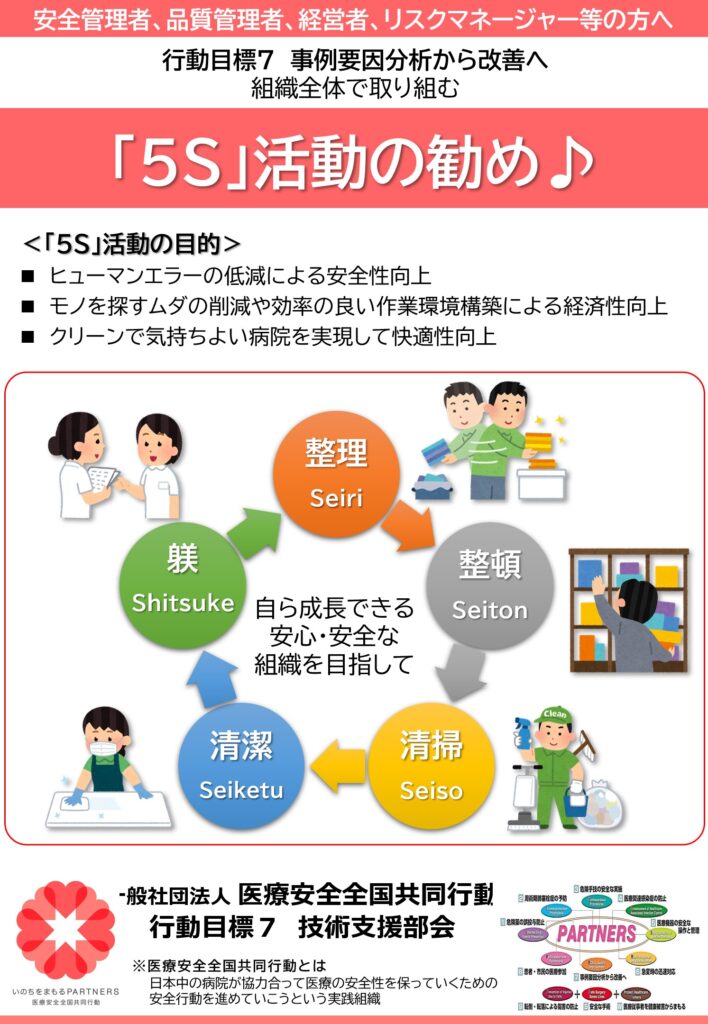

いっしょに「5S活動」に取り組みませんか。
私は一般社団法人「医療安全全国共同行動」の技術支援部会の委員をしています。
――――――――
医療安全全国共同行動“いのちをまもるパートナーズ”とは、「患者さんの安全を守り、患者さんと医療者がともに安心して治療やケアに専念できる医療環境づくりを促進するために、日本の医療を支える全国の医療機関・医療従事者・医療団体が、施設や職種、専門の壁を超えて、力を合わせて、安全目標の実現をめざす、医療界初の共同事業です。医療安全全国共同行動は2008年に発足し、その活動をさらに推進し、継続発展させるため、2013年に「一般社団法人 医療安全全国共同行動」が設立されました。」http://kyodokodo.jp/
――――――――
医療安全全国共同行動では[11の行動目標]を決めて、この行動目標それぞれに、技術支援部会があります。私の担当は「行動目標7 事例要因分析から改善へ」です。
これまでは、事例要因分析の部分で、ヒューマンエラーの関係したヒヤリハット事例の分析のために、ImSAFER分析手法を紹介してきました。このImSAFER分析手法は、エラーがなぜ起こったのかを、人間の行動モデルをベースに分析していくものです。病院の医療安全管理者はもちろん、航空や原子力などの安全に従事している人の利用が増えてきました。
次は、カイゼンへの取り組みです。カイゼンの基礎は、まず、「5S」です。2021年度から、私が代表委員である行動目標7では、各医療機関の5S活動を支援することにしました。すでに多くの病院で5S活動が行われています。これらの病院では、主に安全管理管理担当者が中心になって自助努力で、あるいは、外部の専門のコンサルタントに依頼して、5S活動が行われています。しかし、5Sそのものを知らない医療機関も、まだたくさんあるのが現状です。
私は、各医療機関で、それぞれ独自で5S活動を実行するのは、ゼロから取り掛かるため、効率が悪いと考えています。そこで、図1で示すような体制を作り、各医療機関の5S推進責任者を支援できれば、効率的で低コストの活動が実現出来ると思っています。
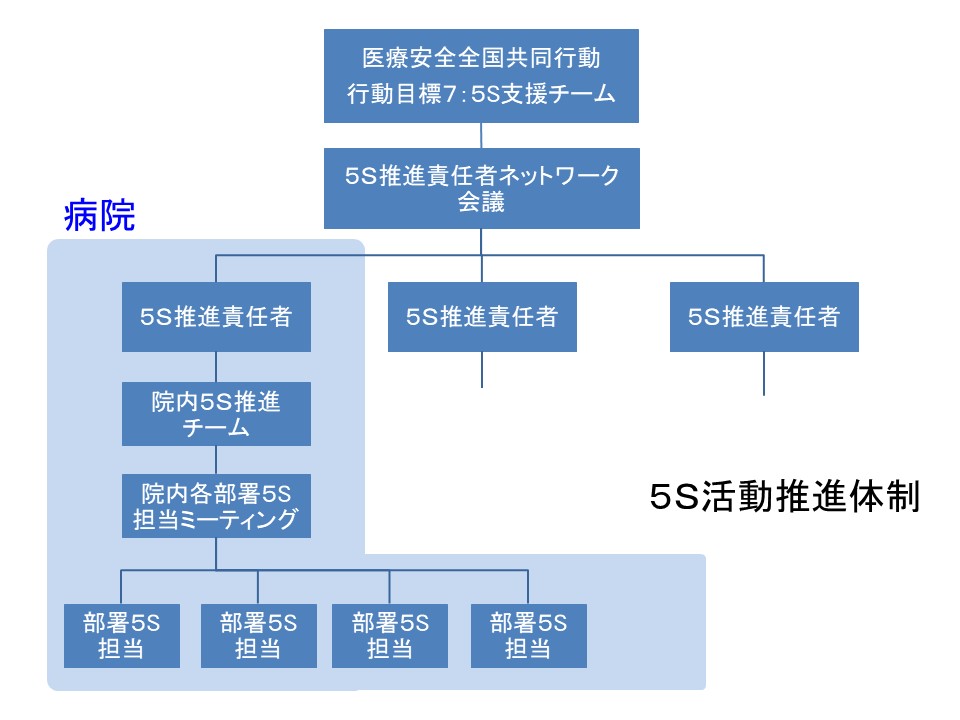
現在計画中の5S支援チームの業務内容を図2に示します。

5S活動には、5S推進のための説明資料や実際に活動する時に使用するスケジュール表やチェック表、具体的な物品が必要です。これを各施設の推進者が、自分で勉強して、自分で資料や物品を準備するのは、時間と労力がとてもかかると考えられます。それを5S支援チームが「5S推進ツールキット(図3)」として提供する、という計画です。
支援チームメンバーには、すでに自分の病院で5S活動を経験した人が入っていますので、各病院の5S推進責任者からの質問に答えたり、アドバイスなどもできると思います。
ただし、前提として、医療安全全国共同行動への参加登録(年間登録費用 〈200床以上の病院〉1ヵ年/4万円 (200床未満の病院)1ヵ年/2万円 〈診療所、薬局等〉2ヵ年/1万円1ヵ年は4月~翌年3月、金額は税込)が必要です。

12.リスクの積み木 ― 少しでも低くすること ―
我々は安全な医療とか、安全な運転とか、安全なフライトなどと使います。では、いったい安全とは何なのでしょうか?安全な状態とはどんな状態なのでしょうか?
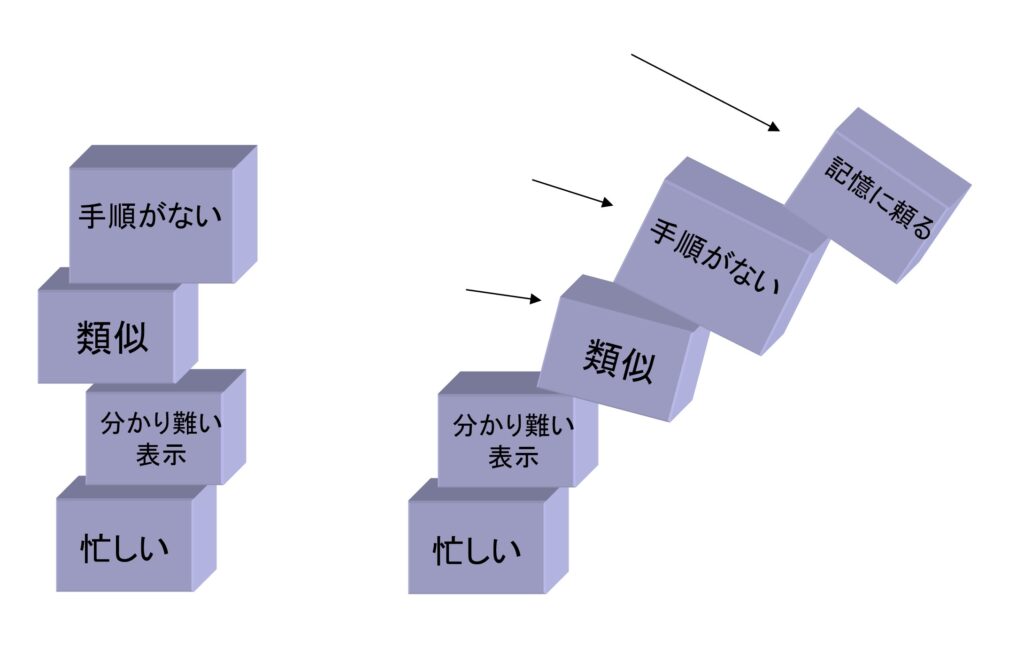
結論から言うと、そんなものはありません。安全は存在しないのです。存在するのは危険だけなのです。あるいはリスクだけだと言ってもいいでしょう。安全とは、この危険(リスク)が十分受け入れられるくらい低いレベルのもののことなのです(図1)[1]。ISOでは、「安全とは、受け入れ不可能なリスクのないこと(freedom from unacceptable risk)」と定義しています。したがって、安全な医療とは「受け入れられるくらい低いレベルのリスクを伴った医療」のことであり、安全な運転とは、「危険の程度を十分低くしながらする運転」であり、安全なフライトとは「受け入れられる程度の危険を伴う飛行」ということです。しかも、このリスクは常に変動していて、高くなったり低くなったりしているのです。
「これは安全、これは安全ではない」という分類は不適切であり、同じリスクという一次元の線の上に、高いリスクと低いリスクが存在しているというのが正しいイメージだと考えられます。
こう考えると、我々にできることは、可能な限りこのリスクの高さを下げる努力しかないということです。この図1で言えば、不明確な手順を一つ作って明確にする、類似したものを一つ排除する、わかりにくい表示を改善する、などを重ねてある一定レベルの高さにリスクを押さえ込むことです。
このリスクは油断すると上に成長するのでやっかいです。我々は終わりのないリスク低減への努力をやらねばなりません。このことをReason, J.は、安全戦争と表現しました[2]。安全戦争とは「最後の勝利無き長期のゲリラ戦」のことです。決して勝たず、決して終わらず、敵の発見は困難であり、手を抜くとやられます。そして、リターンマッチはないのです。
参考文献
[1] 河野龍太郎編著:ヒューマンエラーを防ぐ技術、日本能率協会マネジメントセンター、2006.
[2] Reason, J.: Managing the Risks of Organizational Accident, Ashgate Publishing Limited, 1997. (塩見弘監訳「組織事故」、日科技連、1999).
11.状況認識 ー 状況認識を誤ると行動を間違える ―
ちょっと学問的な話を一つ。興味のある人は読んでください。
コックピットの操縦士、病院の医師、原子力発電プラントのオペレータ,管制塔の航空管制官といった人々が、実社会の多様な状況の中で、それぞれの経験や知識を用いて行う意思決定を研究対象として、その理論を構築しようとしているものに、Naturalistic Decision Making(以下、NDMと記す)というものがあります(Zsambok, & Klein, 1996)。NDMでは状況認識Situation Awarenessを重視しており、図1は,Situation Awarenessを扱う意思決定過程のモデルの1つである、Endsley (1995 ; 1996)という研究者によって提案されているNDMモデルを示しています。
このモデルでは、意思決定過程が,Situation Awareness(状況認識)、Decision(意思決定)、Performance of Action(行動)の3つの段階によって構成され、再びその結果がフィードバックされる様子を示しています
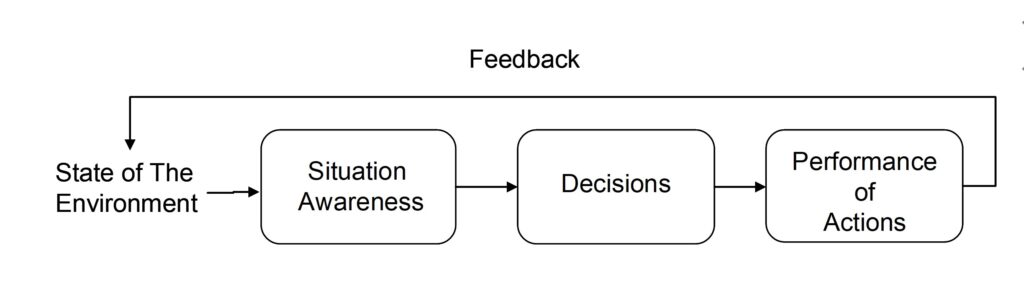
このモデルを用いると、Situation Awareness(状況認識)をDecision(意思決定)からから分離することにより、例えば、いくら熟練度の高い専門家であっても、状況認識を誤ると不適切な意思決定を行うという事実を、簡単に説明することができます。
Endsleyは、さらにSituation Awarenessの内部プロセスとして、図2に示すように、3段階の詳細なモデルを提案しています(Endsley, 2000 ; Endsley & Hoffman, 2002)。これによると、Situation Awarenessの過程では、(1)現在の周囲の状況から認識するべき対象を認識し、(2)作業の目的などに照らしてその状況を理解し、(3)その近い将来の状況を予測する、という3段階のプロセスがあると説明しています。
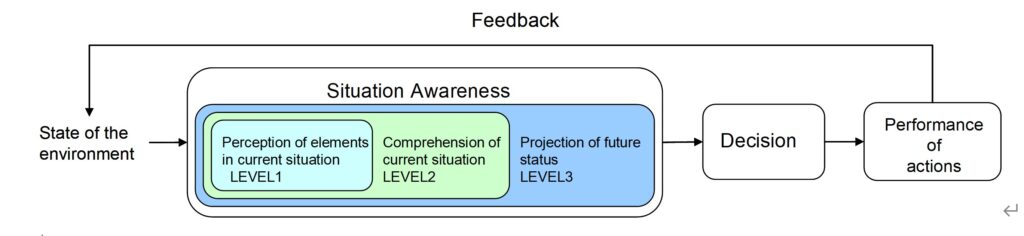
このモデルの特徴は、状況認識が3段階あり、特に、レベル3のprojection of future statusを取り入れていることにあります。すなわち、将来予測という時間軸をモデルに取り入れたことがこれまでのモデルにはない部分です。制御とは予測と言ってもよいと思います。プロセスシステムに限らず、あらゆるシステムで予測は重要な役割を果たしています。例えば、航空管制官は5分後、10分後の航空機の相対位置関係を予測しながら航空機を誘導しているのです(河野, 2001)。
この予測のプロセスをさらに詳細に検討すると、人間はメンタルイメージとそれを利用したメンタルシミュレーションを行い、予測を行っていることが分かります。Endsleyのモデルでは単にレベル1からレベル2に、そして、レベル3の一つの方向に処理が流れているように見えますが、詳細に検討すると、将来への予測から直ちに意思決定に行っているのではなく、将来への予測は、図3のように、シミュレーションの結果を入力として検討し、その検討結果からさらに次の結果を予想していることが分かります。すなわち、頭の中にあるメンタルシミュレータのパラメータを変化させながら、結果を検討し、その検討結果で意思決定をしているのです。
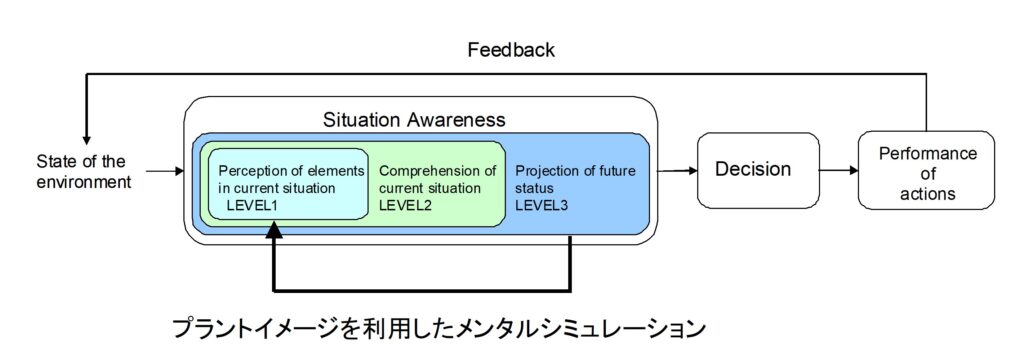
制御にメンタルシミュレーションは極めて重要です。精度のよいメンタルシミュレータを保持している管制官や運転員はその予測確度が高いことになります。もちろん、これは医療者にも当てはまります。医師は患者に問診したり検査結果を見て自分の頭の中に患者シミュレータを構築します。そして、将来を予測して、例えば、どんな薬をどれくらい投与すれば結果がどうなるかを検討し、最後に治療を決定しているのです。
こう考えると、私たちが見ているものは目の前の患者ではなく、頭の中に構築した患者シミュレータを見ていることになり、そのシミュレーション結果、対応策を決定していることが分かります。ちょっと変な感じがしますが、まさにそうなのです。
引用文献
Endsley, M. R. (1995) Toward a Theory of Situation Awareness in Dynamic Systems , Human Factors,1995,37(1),pp.32-64.
Endsley, M. R. (1996). The Role of Situation Awareness in Naturalistic Decision Making. In Naturalistic Decision Making, pp.269-283. Lawrence Erlbaum Associates, Inc.
Endsley, M.R. (2000). Theoretical Underpinnings of Situation Awareness: A Critical Review, In Situation Awareness Analysis and Measurement, pp.3-32. Lawrence Erlbaum Associates, Inc.
Endsley, M.R., & Hoffman, R.R. (2002). The SACAGAWEA Principle, IEEE Intelligent Systems, Vol.17, No.6, pp.80-85
河野龍太郎(2001)航空管制におけるヒューマンエラーの実相、ヒューマンインタフェース学会誌、Vol.3, No.4, pp.221 – 228.
Zsambok, C.E. & Klein, C. (1996). Naturalistic Decision Making, Chapter 1 Naturalistic Decision Making, Lawrence Erlbaum Associate, Inc.
暗記でやるのは禁止 -チェックリスト-
私たちは、「覚えておくことはいいことだ」という広く認められた価値観があります。逆に「忘れることは悪いことだ」と思われている傾向があります(嫌な思い出は早く忘れてしまいたいですが)。たとえば、試験に合格するためには、いろいろなことを暗記しなければなりません。したがって、たくさん暗記している受験生の方が、一般によい成績をとる可能性が高いと思われています。しかし、世の中には「暗記でやるのは禁止」と決められていることもあるのです。
暗記に頼っていちばん恐いのは、記憶違いやある部分がスッポリと抜け落ちてしまうことです。同時作業とか、作業の途中で割り込みの仕事が入るとか、あるいは煩雑な操作のあとの緊張がとけた時など、記憶しているある部分がスッポリと抜けることがあるのです。この弱点を補うものの一つがペーパーチェックリスト(paper checlist:紙のチェックリスト)です。
かなり古い研究ですが、NASAでは、航空機のノーマルチェックリストをヒューマンファクターの観点から研究しました[1]。そして16のガイドラインを提案しています。そのガイドラインのいくつかを紹介しますと
- チェックリストの応答は単に“checked”や“set”ではなく、該当項目の具体的状態あるいは値によること。
- チェックリストの実施にあたっては手や指で適切な制御装置、スイッチおよび表示部分に触れるようにすること。
- チェックリストの完了のコールをチェックリストの最終項目として書いておくこと。こうすれば全乗員がチェックリストを完了したことを確認でき、他の作業に意識を移すことができる。
- 長いチェックリストはコックピット内のシステムや機能に関連するより小さなタスクのチェックリストや区分に分けること。
- チェックリストの項目の順序はコックピット内の項目の配置構成に従うこと。また流れが理にかなっていること。
- チェックリストの最も重要な項目は中断なく終了できるように可能な限りチェックリストのはじめにもってくること。
といったものがあげられています。
もちろん、ペーパーチェックリストが使えない場合もあります。この時は、メモリーチェックリスト(memory checklist:記憶によるチェックリスト)を使います。これは主に時間的余裕のない時に使います。仕事の場面に応じたチェックリストを作ることが重要です。緊急事態では、とりあえずメモリーチェックリストを使って対応し、落ち着いたらペーパーチェックリストを使って、未実施項目がなかったか、間違ってセットした項目はないか、などを確認する、という使い方もあります。
チェックリストの第一の目的は、抜けのないように決められた状態に設定したり、その確認をしたりすることですが、ほかにも注意を制御するというメリットがあります。メモリーチェックリストの項目を順番に声に出すことにより、該当する項目に注意を向けることができます。
ペーパーチェックリストを何度も使っていると、自然に頭に入ってきて、暗記することができますが、しかし、決められた場面では、あえてペーパーチェックリストを使って、項目を一つ一つ実行していかなければなりません。
暗記をしない方がよいものは他にもあります。いつものことだからと言って慣れた手つきで暗記している内容やデータを入力することは大変危険です。間違った記憶を引き出す可能性や記憶変容の可能性もあります。さらに間違ったキーを押してしまう可能性もあります。機械は正直ですからそのままの設定で動いてしまうことも考えられます。実際に、そのような可能性をうかがわせる事故が起こっています。
世の中には確実な操作のために、暗記したものだけに頼ってやってはいけないものもあるのです。面倒でも紙に書かれたチェック項目に従って、一つ一つ確実に実施しなければならないものもあるのです。
引用文献
[1] Degani, A., & Wiener, E. L. (1990). Human factors of flight-deck checklists: The normal checklist (NASA Contractor Rep. 177549). Moffett Field, CA: NASA Ames Research Center.